Павел Пугачев, замминистра здравоохранения РФ, в интервью CNews — о ходе цифровизации здравоохранения в России
В 2021 году исполняется 10 лет с момента старта государственного проекта создания электронного здравоохранения. О результатах прошедших лет, текущем уровне цифровизации и планах на будущее в интервью CNews рассказал Павел Пугачев, замминистра здравоохранения РФ.
«За прошедшие 10 лет создана основа для запуска сервисов для врачей и пациентов»
CNews: Минздрав уже почти 10 лет занимается информатизацией здравоохранения. Как вы оцениваете результаты этого проекта?
Павел Пугачев: За 10 лет была создана база для запуска сервисов как для врачей, так и для пациентов. Сегодня все медицинские организации подключены к интернету — это было сделано как в рамках проекта, реализованного Минздравом России, так и в рамках нацпроекта «Цифровая экономика», когда к сети подключили фельдшерско-акушерские пункты. Кроме того, создана необходимая инфраструктура: в медицинских организациях компьютеризированы рабочие места, организованы защищенные каналы связи. Внедряются медицинские информационные системы.
Что касается цифрового контура, то его создание началось относительно недавно — в октябре 2018 года, когда был запущен национальный проект «Здравоохранение», в состав которого входит федеральный проект «Создание единого цифрового контура в здравоохранении на основе единой государственной информационной системы здравоохранения (ЕГИСЗ)». Именно тогда были определены участники цифрового контура и правила, по которым медицинские организации, осуществляющие оказание медицинской помощи, должны предоставлять и получать информацию о лечении пациентов.
CNews: Вы отвечаете за информатизацию здравоохранения относительно недавно. За последние 10 лет на этом месте сменилось множество руководителей. Как вы себя ощущаете в этом качестве?
Павел Пугачев: Безусловно, сфера здравоохранения это — вызов. С точки зрения масштабов и сложности задача нетривиальная — ведь речь идет о здоровье граждан России. Сервисы, которые мы сейчас создаем на портале Госуслуг, должны работать безупречно, чтобы сделать доступ к медицинским услугам проще и повысить уровень доверия к государству. Наша главная задача — выстроить экосистему цифрового здравоохранения вокруг пациента для формирования индивидуального подхода к профилактике, диагностике и лечению заболеваний.
CNews: Вы имеете опыт работы в крупных ИТ-компаниях и реализации крупных проектов для коммерческих компаний. Чем отличается подход к информатизации в бизнесе и в государственном секторе?
Павел Пугачев: Те подходы, которые используются в бизнесе, все чаще находят применение в госсекторе. При создании государственных информационных систем разрабатываются четкие и понятные критерии эффективности как с точки зрения управления государством, так и с точки зрения использования конечными потребителями. Например, мы постоянно анализируем, как граждане пользуются сервисом «Мое здоровье» на портале Госуслуг, насколько он востребован, что необходимо улучшить.
Задача Минздрава — сделать так, чтобы нормативные акты, как минимум не отставали, а лучше опережали процессы, происходящие в отрасли. Например, у нас есть множество форм бумажных документов, унаследованных еще со времен СССР. Многие из них по содержанию уже не соответствуют современности.
Приведу конкретный пример — форма медицинского свидетельства о смерти. В конце 2020 года было подписано постановление Правительства о проведении до конца 2021 года в отдельных регионах эксперимента, в ходе которого документы о смерти будут оформляться в электронном виде. Это позволит Минздраву оперативно оценивать ситуацию со смертностью.
Так вот, в ходе анализа существующей формы медицинского свидетельства о смерти выяснилось, что в ней есть фамилия, имя, отчество, дата рождения, место жительства, но нет идентификатора умершего. Видимо, предполагалось, что родственники все равно придут с его паспортом. Однако, данные паспорта в форме тоже отсутствуют. В то же время, для оформления свидетельства требуется множество данных, которых у врача просто не может быть: семейное положение, род деятельности, образование. Все эти данные необходимы для передачи в Росстат. Но насколько они релевантны, если записываются со слов родственника только что умершего человека?
Мы решили, что наша задача — не просто перевести форму в цифровой вид, но и изменить бизнес-процессы. Поэтому в целевой модели в новом электронном свидетельстве о смерти данные будут формироваться автоматически из государственных информационных систем на основании единого идентификатора гражданина.
«Цифровые технологии не заменят врача: они будут его помощником»
CNews: Какие результаты достигнуты на конец 2020 года?
Павел Пугачев: Целевые показатели и результаты федерального проекта не изменились. На 1 января 2021 года число граждан, воспользовавшихся услугами в личном кабинете пациента «Мое здоровье» на ЕПГУ, достигло 15 млн человек — это 125 % от запланированного на 2020 год значения. Доля медорганизаций, использующих медицинские информационные системы и обеспечивающих информационное взаимодействие с ЕГИСЗ, составила 82,4% — 100,4% от запланированного показателя. 68,7% медорганизаций внедрили централизованные подсистемы государственных информационных систем в сфере здравоохранения субъектов Российской Федерации — это 105,6% от плана. 23,4% медучреждений или 117% от запланированного числа обеспечивают доступ граждан к электронным медицинским документам в личном кабинете «Мое здоровье» на ЕПГУ.
Результаты федерального проекта «Создание единого цифрового контура в здравоохранении» на 01.01.2020 г.
Источник: Минздрав, 2021
Кроме того, в 2020 году было принято решение о подключении к цифровому контуру частных медицинских организаций и системы обязательного медицинского страхования (ОМС) — сейчас фонд создает государственную информационную систему в сфере ОМС. Частные организации будут подключаться не одномоментно. К концу 2024 года ожидаем подключения не менее 20% медицинских организаций частной системы здравоохранения.
CNews: На что была израсходована основная часть выделенных средств?
Павел Пугачев: Прежде всего, на внедрение медицинских информационных систем (МИС), подсистем, обеспечивающих управление электронным расписанием, льготным лекарственным обеспечением, скорой медицинской помощью и единых диспетчерских по вызову скорой медицинской помощи в субъектах. Эти работы ведутся уже много лет, но до сих пор есть регионы, где не все станции скорой помощи подключены к единой службе, и не во всех медучреждениях внедрены МИС. Конечно, было сделано очень много, но утверждать, что мы имеем полностью готовую инфраструктуру, я пока не могу. Внедрение медицинских информационных систем во всех медицинских организациях должно быть завершено до конца 2021 года.
CNews: А региональные сегменты ЕГИСЗ созданы везде?
Павел Пугачев: К ЕГИСЗ подключены все регионы. В 2021 году государственные информационные системы в сфере здравоохранения субъектов РФ должны запустить централизованные подсистемы организации оказания медицинской помощи больным онкологическими и сердечно-сосудистыми заболеваниями, подсистемы по профилям «Акушерство и неонатология» (мониторинг беременных) и организация оказания профилактической медицинской помощи (диспансеризация, диспансерное наблюдение, профилактические осмотры).
CNews: Какие данные передают регионы в ЕГИСЗ?
Павел Пугачев: Электронные медицинские документы, которые формируют интегрированную электронную медицинскую карту пациента. Но не по всем медицинским организациям, не по всем гражданам и не все виды медицинских документов. К сожалению, на сегодняшний день ответственность за непредставление данных в систему ЕГИСЗ не предусмотрена. Одна из наших задач — внести в лицензионные требования к медицинским организациям пункт о наличии информационной системы и обязанности предоставления данных в ЕГИСЗ.
Для того, чтобы ЕГИСЗ заработала в полную силу, нужна готовность на уровне региона и каждой медицинской организации передавать в нее данные в электронном виде. Только так может быть обеспечена преемственность оказания медицинской помощи для пациента, не зависимо от медицинской организации, в которой эта помощь была оказана. На уровне Минздрава для формирования единого информационного пространства должны быть утверждены все основные формы структурированных электронных медицинских документов. Недавно Министерство здравоохранения утвердило новые правила ведения электронного документооборота в медицинских организациях. С 1 февраля 2021 г. у медицинских организаций появились правовые основания для отказа от бумажного документооборота. По решению главного врача медучреждения смогут полностью перейти на электронный медицинский документооборот.
CNews: В ноябре 2020 г. на развитие ЕГИСЗ направили еще ₽898,59 млн из резервного фонда правительства РФ. На что они израсходованы?
Павел Пугачев: Эти деньги пошли на расширение возможностей по анализу данных. Просто сбор информации не имеет смысла. Поэтому мы, с одной стороны, увеличиваем полноту и достоверность данных, которые получаем от субъектов. С другой стороны, наращиваем инфраструктуру для их обработки.
Основной ЦОД и резервная площадка на сегодняшний день сильно загружены, хотя пока на них хранится около 15% того, что там необходимо хранить для полноценной аналитики и формирования оперативной отчетности. Поэтому, с одной стороны, мы увеличивали мощности вычислительного центра, закупали российские системы хранения. С другой, приобретали аналитические подсистемы (BI). И третье – мы закупали компоненты искусственного интеллекта для того, чтобы заниматься разметкой имеющихся данных, готовить дата-сеты, в том числе для компаний, которые разрабатывают сервисы в области искусственного интеллекта.
После подключения к ЕГИСЗ медорганизаций и фондов мы сможем перейти на полноценную аналитику. Я думаю, что пациенты заинтересованы, чтобы преемственность медпомощи была обеспечена вне зависимости от того, в какой медорганизации они ее получили. Наша задача – дать возможность бесшовно обмениваться медицинскими документами пациента с его согласия. При этом ключевое понятие — это согласие пациента: он должен иметь возможность управлять медицинскими документами, которые были сформированы в ходе оказания ему медпомощи.
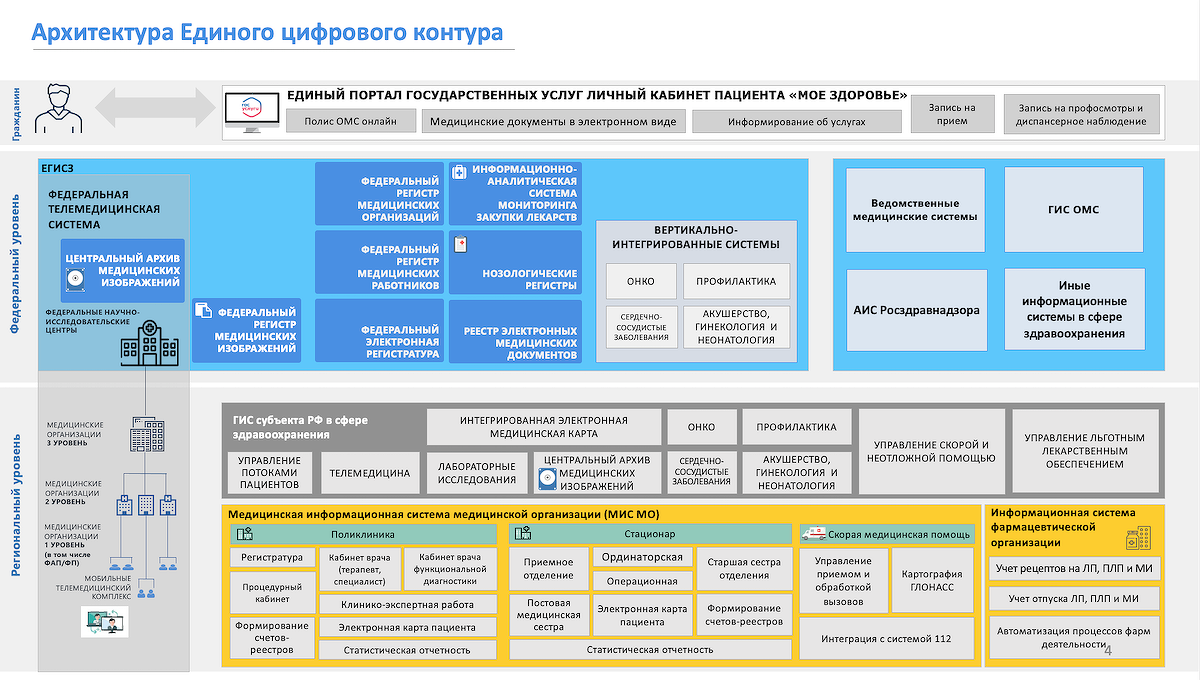
Архитектура Единого цифрового контура
Источник: Минздрав, 2021
CNews: В сентябре 2020 г. появилась информация о том, что Минобороны и Минздрав собираются совместными усилиями строить единый цифровой контур медицинской службы вооруженных сил (ЕВМИАС). По предварительным данным, проект будет реализовываться в 2021–2024 гг. и обойдется в ₽3 млрд. Будет ли эта система интегрироваться с ЕГИСЗ?
Павел Пугачев: В законе была оговорка, что в ЕГИСЗ содержатся сведения обо всех медорганизациях, за исключением тех, которые работают с военными. Но Министерство обороны тоже заинтересовано в едином цифровом контуре: ведь существуют семьи военных, военные пенсионеры. Поэтому сейчас прорабатывается проект создания ведомственной медицинской информационно-аналитической системы службы вооруженных сил.
«Надо популяризировать телемедицину и усилить подготовку медперсонала, работающего дистанционно»
CNews: Разговоры о телемедицине ведутся уже много лет. Сейчас телемедицинские консультации начали проводиться, но в большинстве случаев речь идет о формате «врач-врач». Каковы перспективы развития направления «врач-пациент»?
Павел Пугачев: Почему-то под телемедициной чаще всего понимают общение в чате с врачом. Но надо определиться, какие проблемы в ходе такого общения хочет решить пациент. Он ждет, что ему поставят диагноз? Что врач назначит лечение? Или он хочет, чтобы его проконсультировали для более точной и правильной маршрутизации, помогли составить план обследований?
В рамках борьбы с COVID-19 отдельные регионы активно внедряли телемедицину. Но для чего? Например, для того чтобы человек, который находится дома и плохо себя чувствует, мог предварительно оценить необходимость вызова на дом врача или скорой помощи. Во время пандемии у людей было много тревог и вопросов, поэтому возможность напрямую пообщаться с врачом, не выходя из дома, была крайне востребована. Такой сервис запустила, в частности, Московская область, жители которой могут позвонить, посоветоваться с врачом, рассказав о своем состоянии.
Но, помимо этого, Минздрав рекомендовал всем регионам создать телемедицинские центры для мониторинга пациентов с COVID-19, которые находятся на амбулаторном лечении, то есть дома, — а таких на пике пандемии было в три раза больше, чем госпитализированных. Очень важно в случае необходимости вовремя отправить их в больницу. Сотрудники центра регулярно обзванивали пациентов и контролировали их самочувствие.
Если говорить об использовании телемедицины в других направлениях, то я думаю, она наиболее важна для больных хроническими заболеваниями. Например, пациент, переживший инфаркт миокарда, должен находиться на диспансерном наблюдении. Гораздо удобнее не ходить постоянно к участковому терапевту, а использовать системы дистанционного мониторинга. Закон позволяет на основании данных таких систем корректировать назначения, например, менять список лекарств. Однако, по словам врачей, для широкого применения подобных технологий существует психологический барьер. А значит, надо заниматься популяризацией и усилить подготовку специалистов, которые умеют работать дистанционно. В этом направлении мы сейчас двигаемся.
«Экспериментальный правовой режим очень удобен при внедрении инноваций»
CNews: Участники рынка много лет говорят о том, что нормативная база сдерживает цифровизацию здравоохранения. Как вы можете это прокомментировать?
Павел Пугачев: Я уже получал несколько запросов по поводу изменения нормативной базы. Первый запрос — давайте забудем про врачебную тайну: нам надо продвигать технологии искусственного интеллекта и обучать дата-сеты. Второй – зачем вы требуете идентифицировать пациентов через Госуслуги? У нас множество других возможностей: логин-пароль, «Сбербанк ID» и так далее. И самый популярный запрос — нам не позволяют ставить диагноз дистанционно.
Мы встречаемся с представителями ИТ-сообщества и задаем конкретные вопросы, например: «На Госуслугах сейчас более 100 миллионов учетных записей. В чем проблема использовать идентификацию пациента через ЕСИА для того, чтобы понимать, что этот пациент — реальный человек?» Мы готовы обсуждать вопросы врачебной тайны, но это большая дискуссия, которую надо вести с обществом. Пока же Минздрав готов помогать создавать дата-сеты, не раскрывая врачебную тайну. Сторонников дистанционного диагноза мы спрашиваем: «В каких ситуациях диагноз можно поставить дистанционно?»
Сейчас Правительством предложен очень удобный формат — экспериментальный правовой режим, который позволит выходить за установленные рамки в определенных медицинских организациях или на определенных территориях. Его ввели для проведения экспериментов. Единственное, о чем попросил Минздрав, — это дать Росздравнадзору возможность осуществлять постоянный мониторинг для того, чтобы в случае возникновения угрозы жизни и здоровью человека, можно было приостановить эксперимент. Сейчас этот законопроект уже принят. Мне кажется, что такой формат наиболее удобен для продвижения инноваций.
CNews: В свое время в Минздраве существовала практика регулярных консультаций с членами профессионального сообщества. Вы намерены ее возобновить?
Павел Пугачев: В рамках общения с регионами мы регулярно проводим видеоконференции с разработчиками МИС и часто получаем от них больше информации, чем от региональных органов власти. Ведь именно разработчики делают все своими руками и могут сказать нам, какие проблемы возникают.
C руководителями региональных органов исполнительной власти в сфере охраны здоровья мы взаимодействуем на ежедневной основе. В настоящий момент разрабатывается дашборд, на котором будет отражена статистика доступности записи к врачу во всех регионах России. В дальнейшем подобную практику планируется применить к другим сервисам и услугам из личного кабинета «Мое здоровье» на ЕПГУ, а также для отслеживания эффективности реализации электронного межведомственного взаимодействия. Это необходимо для оценки эффективности работы ИТ-инфраструктуры в регионах и оперативного принятия управленческих решений в режиме реального времени.
Конечно, нам не хватает коммуникации с ИТ-бизнесом, который занимается разработкой медицинских информационных систем. В 2019 году на базе Центрального научно-исследовательского института организации информатизации здравоохранения (ЦНИИОИЗ) создан Центр компетенции по цифровой трансформации сферы здравоохранения Минздрава России. Он должен стать полноценной коммуникационной площадкой.
CNews: После выделения значительных средств на создание единого цифрового контура на рынок информатизации государственного здравоохранения пришли крупные игроки и связанные с ними компании. Не является секретом тот факт, что реальным исполнителем работ и основным выгодоприобретателем за спиной крупных игроков стал один из разработчиков региональных МИС. По словам участников рынка, идет широкомасштабный процесс смены региональных информационных систем. В некоторых регионах происходит замена даже успешно функционирующих решений. В итоге мы получим монополию одной коммерческой компании. Альтернативные разработчики программного обеспечения уйдут из этого сегмента. Как вы можете это прокомментировать?
Павел Пугачев: Это не так. Сегодня медицинскими организациями и регионами используется более 10 продуктов для автоматизации своей деятельности, которые представлены разными поставщиками решений: как крупными федеральными компаниями, такими как Ростелеком, Ростех, «1С», так и другими разработчиками — «СП.Арм», «Пост Модерн Текнолоджи», «К-МИС», «Софтраст», «Программы и технологии» и другие. Мы внимательно следим за ситуацией. Наши требования ко всем игрокам рынка одинаковые. Существуют показатели федерального проекта, которые должны быть достигнуты вне зависимости от того, кто является исполнителем работ.
CNews: Очевидно, что для составления планов развития здравоохранения необходимо иметь данные о текущем состоянии. Как они собираются сейчас — путем заполнения многочисленных отчетных форм и пересылки их в Минздрав или все-таки онлайн через интеграцию информационных систем федерального и регионального уровня?
Павел Пугачев: Мы еще не перевели в электронный вид всю систему здравоохранения. Например, есть статистическая отчетность, которая сдается раз в год, и это делается вручную. В этом году мы в первый раз организовали дистанционный сбор статистики. Но это не первичные данные.
Конечно, мы прилагаем множество усилий для того, чтобы в статистику попадала только актуальная информация. И в этом плане пандемия позволила сделать огромный шаг вперед. Был создан регистр пациентов с COVID-19 и пневмонией, и теперь мониторинг ситуации в стране осуществляется в режиме реального времени. Но всю статистику перевести в такой режим пока не удалось — мы будем делать это поэтапно. Часть форм появится уже в 2021 году.
«Вся информация о лечении будет контролироваться научно-медицинскими исследовательскими центрами»
CNews: Какие задачи, на ваш взгляд, надо решить в первую очередь для того, чтобы заявленные в нацпроекте «Здравоохранение» показатели были выполнены?
Павел Пугачев: Одну из задач мы затронули — необходимо прописать в лицензионных требованиях обязанность предоставлять данные в ЕГИСЗ и ответственность за их полноту. Вторая задача — разработка структурированных форм медицинских документов. Она должна быть решена в 2021 году. Это станет дополнительным стимулом для медицинских организаций полностью отказаться от бумаги и бумажного взаимодействия.
Необходимо обеспечить сервис преемственности медицинской помощи. Для начала, организовать обмен медицинскими данными между всеми государственными стационарами, поликлиниками, лабораториями в рамках региона. Затем подключить к ним частные клиники. После этого дать возможность обмениваться данными медучреждениям разных регионов. По сути, речь идет о создании бесшовной инфраструктуры с использованием ЕГИСЗ как цифровой платформы для всех участников системы здравоохранения.
CNews: Какие работы запланированы на 2021 год?
Павел Пугачев: Об одной задаче я уже упоминал — это создание единого регистра медицинских свидетельств о смерти и его применение во всех регионах. Почему это важно? Потому что тогда мы сможем проанализировать весь клинический путь пациента, его историю болезни и оценить причины смерти.
Вторая задача — продолжить создание вертикально интегрированных систем по отдельным профилям: онкологии, сердечно-сосудистым заболеваниям, акушерству и неонатологии, профилактики. Речь идет об оцифровке клинических рекомендаций по оказанию медпомощи, определении контрольных точек клинического пути пациента и перечня документов, которые сопровождают путь пациента. Эта работа ведется в сотрудничестве с национальными медицинскими исследовательскими центрами, например, с Центром онкологии имени Блохина, с Центром Алмазова по сердечно-сосудистым заболеваниям, с центром Кулакова по акушерству и неонатологии. В 2020 году мы начали эту работу, и в 2021 году системы будут масштабированы с целью мониторинга всех субъектов.
В результате качество медицинской помощи гражданам должно существенно вырасти. Ведь вся информация о лечении будет контролироваться национальными медицинскими исследовательскими центрами. Если показатели в контрольных точках не будут соответствовать норме, в системе загорится «красная лампочка». Можно будет связаться с регионом и обсудить, как скорректировать лечение конкретного пациента или ситуацию в конкретном районе.
Также в числе приоритетов 2021 года — внедрение сервисов на базе искусственного интеллекта, в том числе, в вертикально интегрированные системы. Например, это сервисы по анализу кардиограмм, компьютерной томографии, маммографии.
В этом году появятся новые сервисы в личном кабинете «Мое здоровье» на портале госуслуг, выйдет приложение «Мое здоровье». В 2020 году мы провели оценку и сформировали рейтинг цифровой зрелости субъектов РФ в области здравоохранения. С этого года рейтинг регионов будет рассчитываться регулярно. За его формирование будет отвечать Центр компетенций цифровой трансформации сферы здравоохранения Минздрава России.

 Поделиться
Поделиться